過去八個財政年度,政府用於罕見疾病的藥物資助合共只用了7500萬元。香港罕見病聯盟質疑,醫院管理局未有善用資源,結果導致為數不少的罕見病患者得不到及時和應有的治療。
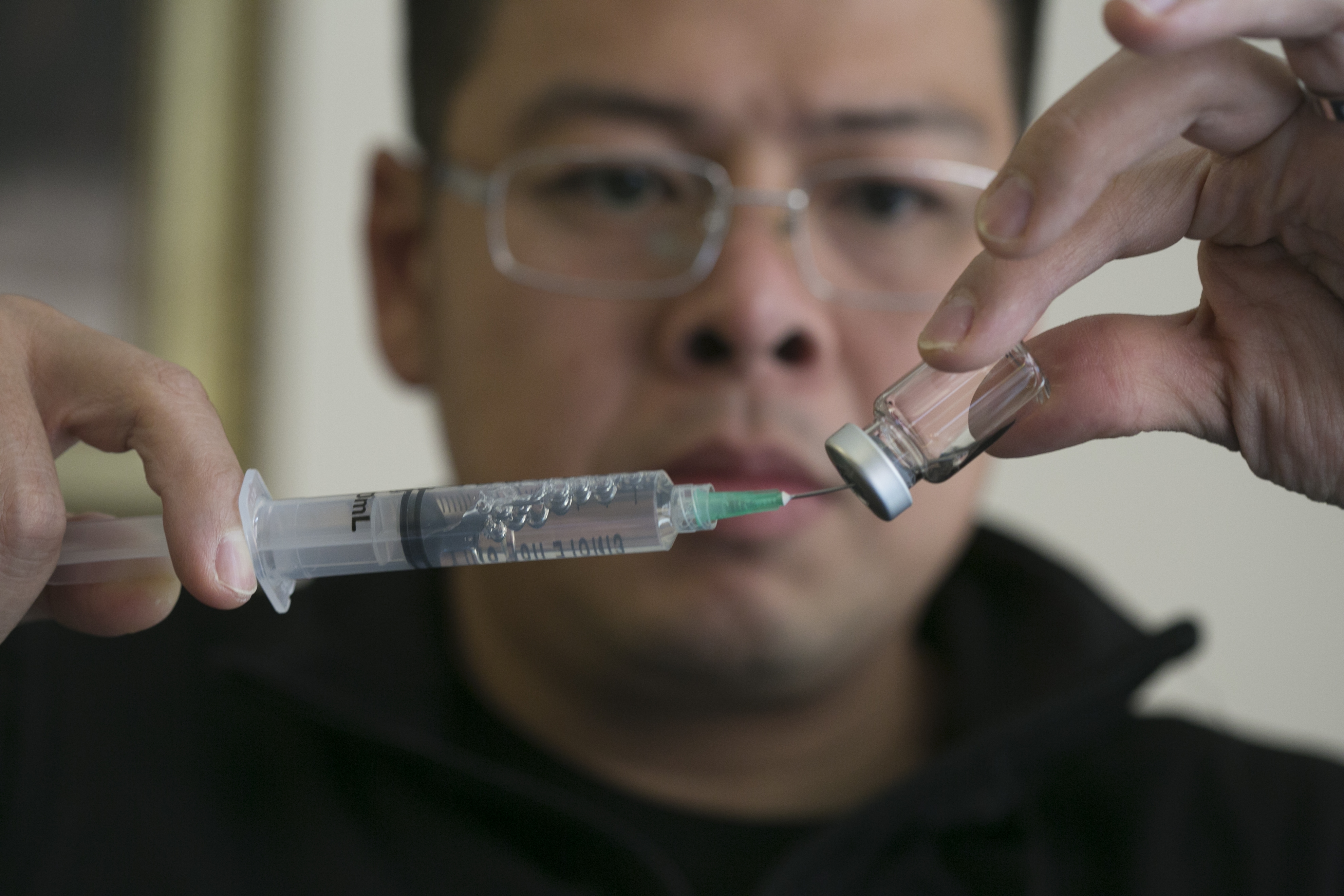
「我曾經在自己大腿試過十多款針頭。」David從百寶藥箱掏出兩個還未開封的針頭,解釋說:「這些都不好用,輸液時鋼針會留在血管內,稍微移動都會痛,就連大人都覺得辛苦。」他打開另一個盒,裏面裝滿幾十個小瓶,小小一枝容量5ml,就是維持兒子Martin免疫系統穩定運作的靈藥。
Martin今年三歲半,家族遺傳患上「先天性無丙種球蛋白血病」(簡稱XLA),體內缺乏一種免疫球蛋白,需要定期補充才能維持免疫系統正常運作。因為遺傳關係,David與太太Amanda甫誕下兒子就帶他去檢查,在Martin一個多月大的時候已經確診。相比起其他罕見病,他們算是幸運的一羣,因為早已有藥物可用,而且有政府資助,但是要每四個星期往醫院輸液一次。
政府資助新藥不會增加整體開支
「當我第一次看見護士抽血輸液時,我就知道要為兒子尋找替代方案。」David憶述時猶有餘悸。「嬰兒的血管幼小不易找,護士說過假如在手臂和腳跟都找不到血管,就要在額頭上注射。我嚇呆了,更加堅持要陪着仔仔抽血輸液,協助護士按着他,幸好那次成功在腳跟上注射。」那次輸液是在冬天,政府提供的藥物需要冷藏,藥物沿着輸液管注射到Martin體內,David看着兒子的面色開始變青,手腳變得冰凍,已下定決心找其他方法。
在David 與Amanda再三詢問下,主診醫生提出皮下注射的替代方案,也就是Martin現正使用的藥物。「如果使用政府提供的藥物,每到用藥周期的後段,免疫力已經開始下降,病人較易生病。新藥的好處是可以在家注射,而且一星期注射一次,免疫球指數會更穩定。我特意選用圖章型針頭,鋼針不用留在體內也可輸液,仔仔還可以看卡通片和玩遊戲機。」Martin去年只病過一次,只需回醫院覆診一次做例行檢查。
「其實政府轉用新藥是雙贏的做法,病友免疫力增強,可以減少覆診及生病次數,輸液又可以在家進行,不需佔用醫院人手。雖然要增加藥費開支,但是也為政府節省了其他資源。長遠而言不是更好嗎?」這種新藥其實一點也不新,已經面世二十多年,在歐美國家相當普及。不少病友得知有此新藥都躍躍欲試,但不是每個家庭都負擔得來。Martin每個月藥費要二萬五千元,用藥劑量會隨着他長大而增加。新藥剛納入醫管局名冊,David買藥終於不用再申請批文,下一步他希望申請新藥成為政府資助的常用藥物。
病友要跟僵化醫療制度搏鬥
說到醫療制度,恐怕每個病友都有滿肚苦水,Martin也曾是制度僵化的受害者。「那天是2014年的10月5日,我永遠都會記得這一天。」David說。
那是一個星期日,Martin突然發燒,一直跟進他病情的私家醫生外遊未返,David唯有硬着頭皮帶兒子前往瑪麗醫院急症室。「急症室表示仔仔年紀太小,他們又不熟悉這個病,叫我們上平日覆診的兒科病房。可是因為醫院制度問題,兒科病房不能在沒有急症室醫生的診斷下接收病人。我們在醫院跑上跑落,又致電身處海外的主診醫生發電郵證明,折騰了許久,最終還是看不成醫生。」
事實上,XLA病人只要定期用藥,維持免疫系統穩定,其實可以像普通人生活。David也認識一羣三、四十歲的病友,雖然他們是成年病人,但是依然選擇回瑪麗醫院的兒科覆診。David解釋說:「有一個成年病友因為轉院後未獲得適當治療,在三年間不停染病,最後於今年年初離世,許多成年病友都擔心自己會落得同樣下場。」
的確,罕見病患者通常都是患上遺傳病,醫生需要有相關經驗,才能準確地診斷和處方。「例如Martin每逢傷風感冒,最起碼都要食抗生素,這不是每個醫生都會懂得。」瑪麗醫院的兒科團隊一直有跟進XLA病人,但是其他醫院的醫生缺乏經驗,可能只懂按身體指數開藥,卻忽略了病人的身體信號。「不同醫院就像不同大學,難以干涉對方。瑪麗醫院的醫生只能提供建議,但另一醫院的醫生會否接納就另當別論。」
David坦言,不少病友長年累月與醫療系統搏鬥,早已身心俱疲,抱着「認命」的心態過活,每次回醫院打針都會感到焦慮,甚至恐慌。「支撐我們一家走下去的動力,主要是信仰。我相信團結就是力量,所以連同另外兩個病友,成立非牟利組織『勉逆歷』,希望其他病友能夠找到支援之餘,也為大家爭取更好的醫療方案。」
先天性無丙種球蛋白血病
「先天性無丙種球蛋白血病」屬於原發性免疫缺陷病(PID)的一種,與遺傳相關,常在嬰幼兒階段發病。由於人體各類免疫細胞在發展、成熟、活化的過程中出現缺失,令免疫細胞未能有效對抗入侵的病原體,所以病人很容易染病,及早在嬰幼兒確診才會得到適當的治療。目前已分類的PID病症有250種,病人主要透過定期補充缺失的免疫球來確保免疫系統運作正常。(資料來源:「勉逆歷」)